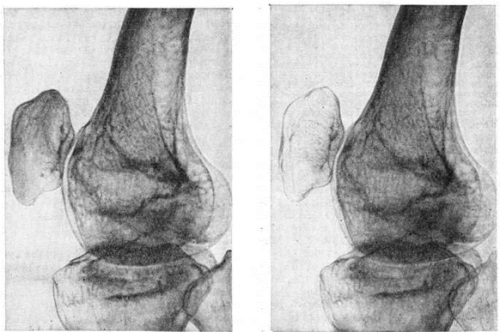
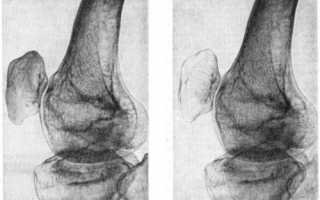
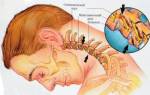
Острая трофоневротическая костная атрофия Зудека — острая костная патология, описанная немецким хирургом P.H.M. Sudeck. Он, базируясь на изучении рентгенологических снимков костного аппарата человека в начале 20 века установил, что при остром воспалительном процессе в костях и суставах быстро формируется атрофия. Он также представил доказательства, что острые атрофические явления в костях имеют место как после воспалительных процессов в костной и мягких тканях, так и после травматического повреждения.
Причины
Основная и распространенная причина рефлекторной дистрофии – перелом. Также развитию и усугублению патологического процесса способствуют дефектность лечения вправлений и иммобилизаций (неправильная анестезия и репозиция, излишне плотное гипсование, продолжительная иммобилизация поврежденной конечности), а также отсутствие адекватной физио- и кинезотерапии.
Основную роль в развитии рефлекторной дистрофии играет дисфункции вегетативной НС, приводящие к расстройству местной микроциркуляции. По данным некоторых авторов, существенно влияют стрессовые ситуации: у многих больных до развития этого синдрома было психонапряжение, связанное или с личными проблемами, или с работой медперсонала в каком-то периоде лечения.
Врачи подчеркивают, что диагностика острой трофоневротической костной атрофии требует комплексного подхода. Основное внимание уделяется клиническим симптомам, таким как боль, отечность и снижение подвижности конечностей. Для подтверждения диагноза используются рентгенологические исследования и магнитно-резонансная томография, которые помогают выявить изменения в костной ткани и нервных структурах.
Лечение данной патологии включает как консервативные, так и хирургические методы. Врачи рекомендуют начинать с физиотерапии и медикаментозной терапии, направленной на улучшение кровообращения и снятие воспаления. В случаях, когда консервативные методы не приносят результатов, может потребоваться оперативное вмешательство. Важно, чтобы пациенты проходили регулярные обследования и следовали рекомендациям специалистов, что способствует более эффективному восстановлению функции конечностей и улучшению качества жизни.

Клиническая картина
Симптомокомплекс основывается на трех основных признаках:
- генерализованное болевое ощущение, которое не соответствует расположению и тяжести;
- двигательные ограничивания в суставах конечностей;
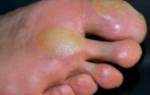
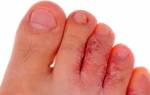
- вегетативные дисфункции – кожная атрофия (в том числе подкожной клетчатки), отечность, изменение кожной температуры и потовыделения.
Развитие патологии делится на три главных фазы:
- I фазе (началу) характерно резкое возникновение болевого ощущения, выраженная отечность, местное повышение температуры, покраснение кожи поврежденной зоны.
- II фаза (разгар): болевые ощущения и отечность снижаются, появляются кожные атрофические явления (в т.ч. подкожной клетчатки), формируются контрактуры суставов с признаками артроза, может быть гипертрихоз и гиперкератоз кожных покровов.
- III фаза (декомпенсации) характеризуется атрофическими явлениями в тканях, тугоподвижность суставов смешанного происхождения. При неадекватном лечении (или его отсутствии) может развиться фиброзный анкилоз.
Диагностика
Главным рентгенпризнаком этой патологии выступает пятнистый посттравматический остеопороз.
Очень результативный и специфический способ диагностирования — радиоизотопное сканирование Оно дает возможность визуально определить нарушение кровообращения в поврежденной конечности. В дополнение к этому с целью полной диагностики применяется также долориметрия, термография, динамометрия и пр.
Острая трофоневротическая костная атрофия — это редкое заболевание, которое вызывает значительное беспокойство как у пациентов, так и у медицинских специалистов. Многие люди отмечают, что диагностика этого состояния часто затруднена из-за его схожести с другими патологиями. Врачам приходится полагаться на комплексный подход, включая рентгенографию и МРТ, чтобы установить правильный диагноз. Лечение, как правило, включает физиотерапию и медикаментозную терапию, направленную на улучшение кровообращения и восстановление функции пораженной области. Пациенты делятся своим опытом, подчеркивая важность раннего обращения к специалистам и индивидуального подхода в лечении. Несмотря на сложности, многие отмечают положительные изменения после начала терапии, что вселяет надежду на восстановление.

Лечение
Лечение в основном предусматривает консервативный метод. Оперативный же показан исключительно после продолжительной и нерезультативной консервативной терапии.
Некоторые авторы советуют поэтапное лечение, которое зависит от фазы патологии. В I фазе при выраженной боли назначаются новокаиновые блокады и инфильтрационное лечение (химотрипсин, лидаза и пр.) в места нейроостеофиброза, а также устранение вторичных нарушений мышечного тонуса. Удовлетворительный результат отмечается при резерпиновых внутривенных инъекциях.
При локальном повышении температуры применяются местные охлаждающие процедуры.
В дополнение к описанному назначаются обезболивающие, НПВП, успокаивающие, витамины гр. В.
Эффективно лечение кальцитонином. Продолжительный прием его уменьшает болевое ощущение в костях и улучшает суставную подвижность.
При резкой боли показаны физиопроцедуры (кроме тепловых): гальванизация и УЗ, магнитотерапия и др., которые улучшают микроциркуляторный процесс.
Из лекарственного лечения дополнительно принимают вазоактивные средства, которые также улучшают тканевое кровообращение.
Ранняя ЛФК значительно воздействует на восстановление движения конечностью. В I фазе болезни интенсивные физупражнения показаны исключительно в рядом расположенных суставах.
Из оперативного лечения применяются невролиз, невротомия и симпатэктомия.
При относительно легком диагностировании патологии лечение сложное, многоплановое и длительное (около двух лет). Своевременность и адекватность его позволит предположить благоприятный исход и вернуться больному к нормальному образу жизни.
Вопрос-ответ

Как лечить атрофию костной ткани?
Подсадка костного материала в лунку зуба. Если процесс резорбции начался вокруг зуба, который нужно удалить, врач использует синтетический материал. Наращивание костной ткани. Синус-лифтинг для верхней челюсти.
Как остановить разрушение костной ткани челюсти?
Лечение атрофии костной ткани челюсти зависит от причины и степени повреждения. Основные методы лечения включают: Костные трансплантаты: Пересадка костной ткани может помочь восстановить утраченную кость. Имплантаты: Установка зубных имплантатов может стимулировать костную ткань и предотвратить дальнейшую атрофию.
Можно ли восстановить костную ткань челюсти?
Методы восстановления костной ткани Это могут быть автотрансплантаты (собственная кость пациента), аллотрансплантаты (кость доноров) или синтетические материалы. Синус-лифтинг: Операция, направленная на увеличение объема кости в верхней челюсти путем поднятия дна гайморовой пазухи и введения костного материала.
Чем опасна атрофия костной ткани челюсти?
Атрофия челюстной ткани: последствия Атрофия провоцирует возникновение серьезной угрозы для всего зубо-челюстного аппарата. Соседние зубы со временем начинают крениться в сторону образовавшегося между ними промежутка, становятся более подвижными, что увеличивает вероятность их потери.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили боли в костях, отечность или изменения в коже, не откладывайте визит к специалисту. Ранняя диагностика может значительно улучшить прогноз и облегчить лечение.
СОВЕТ №2
Следите за своим образом жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут укрепить костную ткань и улучшить общее состояние организма, что может снизить риск развития трофоневротической атрофии.
СОВЕТ №3
Изучите доступные методы лечения. Ознакомьтесь с различными подходами, такими как физиотерапия, медикаментозная терапия и хирургические вмешательства. Обсудите с врачом, какой метод будет наиболее эффективным в вашем случае.
СОВЕТ №4
Поддерживайте связь с медицинскими специалистами. Регулярные проверки и консультации с врачами помогут отслеживать прогресс лечения и вносить необходимые коррективы в терапию, что повысит шансы на успешное восстановление.