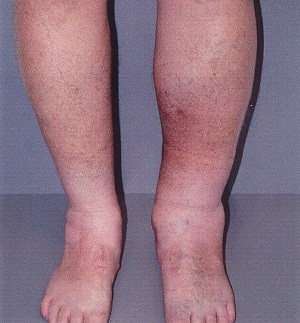
Посттромбофлебитический (постфлебитический) синдром (ПТФС) выступает достаточно часто встречаемой венозной патологией, которая сложно поддается терапии. Протекает с наличием стойких отечностей либо трофического расстройства кожи голенной области. По статистическим данным, ПТФС страдают примерно 4% населения.
Патогенетический механизм
Развитие заболевания зависит от поведения тромботического сгустка, образованного в просвете поврежденной вены. Зачастую исходом тромбоза каких-либо глубоких венозных сосудов может быть частичное либо же тотальное восстановление венозной гемопроходимости. Но в более сложных вариантах может произойти полное закупоривание сосудистого просвета.
Уже с восьмого дня с момента формирования гемосгустка начинается процесс растворения и перекрытия просвета соединительнотканной основой. Потом этот патпроцесс заканчивается восстановлением вовлеченного в патпроцесс участка вены, продолжается он в пределах 2 месяца – 3 и более года.
Последствием этого может стать воспалительно-дистрофический процесс в ткани, а вена трансформируется в склерозированную трубку, а ее клапанный аппарат полностью деструктируется. В парасосудистой зоне все более развивается компрессионный фиброз.
Трансформации со стороны клапанного аппарата вены и ее стенок приводят к усугублению процесса в виде патологического перенаправления гемотока в обратном направлении. Сильно увеличивается венозное давление дистальных участков, формируется острая венозная недостаточность перфорантных венозных сосудов, которая в свою очередь усугубляет венозную недостаточность.
Последствиями патпроцесса могут быть: статическое и динамическое повышение венозного давления, что ухудшает лимфовенозное микроциркулирование, увеличивает капиллярную проницаемость. Обычно пациент страдает от выраженных тканевых отеков, приводящих к формированию экземы, склероза дермального покрова с повреждением клетчатки, развиваются трофические язвы.
Врачи отмечают, что постфлебитический синдром нижних конечностей проявляется разнообразными симптомами, включая отеки, боль, тяжесть в ногах и изменения кожи. Эти проявления могут значительно снижать качество жизни пациентов, вызывая дискомфорт и ограничивая физическую активность. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к терапии. В лечении используются как консервативные методы, такие как компрессионная терапия и медикаментозное лечение, так и хирургические вмешательства в более сложных случаях. Врачи рекомендуют индивидуализированный подход к каждому пациенту, учитывая его состояние и сопутствующие заболевания, что позволяет достичь наилучших результатов в восстановлении функции нижних конечностей и улучшении общего самочувствия.

Симптоматическая картина
Базисные признаки ПТФС:
- Выраженные и стойкие отеки.
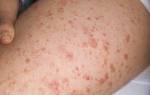
- Сосудистые звездочки.
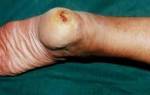
- Выпячивания в виде некрупных бугорков на коже в определенных местах (в проекции поврежденных вен).
- Судорожное состояние в ногах
- Усталость, ощущение тяжести в них.
- Гипочувствительность конечности, чувство онемения, ощущение «ватных ног».
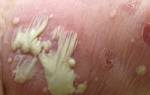
Базис клинической картины –венозная недостаточность в хронической форме разной степени интенсивности, расширение большей части подкожных венозных сосудов и развитие фиолетовой, розовой либо синюшной вазальной сетки на поврежденном участке.
В течение некоторого периода патология может развиваться незаметно и безсимптомно. Пациент в основном обращается за медпомощью уже на запущенной стадии – при формировании трофической язвы.
Выраженный отек выступает базисным признаком описанного синдрома. Такое состояние возникает на фоне присутствия острого венозного тромбоза в период восстановительного процесса венозной проходимости и формирования коллатеральной сети.
С течением отечность может немного снизиться, но не совсем исчезнуть.
Механизм развития отека:
- Посредством мышечного составляющего, при этом пациент может визуализировать определенное увеличение икроножных мышечных волокон в объеме (сложности при застегивании обуви).
- Из-за задержки оттока жидкостей из мягкотканевых структур ноги, что ведет к трансформации анатомических структур конечности человека — сглаживание ямочек по обе стороны голеностопа, отек тыльной стороны ступни и пр.
В зависимости от проявлений подразделяют на 4 клинические формы:
- Отечно-болевая.
- Варикозная.
- Язвенная.
- Смешанная.
Динамика отечности похожа немного на отек при варикозной болезни. Интенсифицируется в другой половине дня. Дополнительно на кожном покрове остаются на протяжении продолжительного периода следы от надавливания (от резинок либо от некомфортной обуви). В утренние часы этот отек обычно исчезает, но не совсем, сопровождается некоей усталостью даже после продолжительного отдыха, сковывающим либо ноющим болевым ощущением.
Болевому синдрому свойственен ноющий характер с облегчением при принятии горизонтальной позиции, либо он возникает во время пальпирования. В некоторых вариантах возможно развитие судорожного состояния в ногах (ночью, при некомфортной позе и повышении нагрузки – ходьба, длительное стояние и пр.).
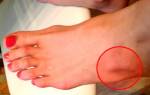
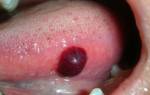
Эта патология – причина последующего развития трофических нарушений с развитием язвенных поражений.
Излюбленной локализацией выступает нижняя внутренняя сторона голени и лодыжек. Предвестником язвы могут быть изменения окраски дермального покрова в месте локализации будущей язвы:
- Потенмнение с гиперпигментированием вследствие просачивания эритроцитов с дальнейшим дегенерированием.
- Уплотнение кожного покрова с воспалительным процессом в нем и подкожной клетчатке.
- Развитие белесых, атрофированных зон.
Диагностические мероприятия
Диагноз ставится на основании физикального осмотра и инструментальных исследований. Последние могут быть следующими:
- Флебосцинтиграфию.
- Рентгенобследование.
- Ультразвуковое ангиосканирование посредством цветного картирования кровотока.
Постфлебитический синдром нижних конечностей вызывает множество обсуждений среди пациентов и специалистов. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями о хронической боли, отечности и усталости ног. Многие отмечают, что симптомы значительно ухудшают качество жизни, затрудняя выполнение повседневных дел. Важно, что терапия, направленная на облегчение состояния, включает как медикаментозные методы, так и физическую реабилитацию. Пациенты отмечают положительный эффект от компрессионного трикотажа и регулярных физических упражнений, которые помогают улучшить кровообращение. Однако, несмотря на доступные методы лечения, многие все еще испытывают трудности в поиске эффективных решений и поддержки. Обсуждения на форумах и в социальных сетях становятся важным источником информации и взаимопомощи для тех, кто сталкивается с данным синдромом.

Терапевтический комплекс
Основу терапевтических мер составляет консервативное лечение:
- Компрессионная терапия.
- Корректирование образа жизни,
- ЛФК.
- Физиотерапия
- Фармаколечение.
- Местная терапия.
Вопрос-ответ

Что такое постфлебитический синдром и как он проявляется?
Постфлебитический синдром — это состояние, возникающее после перенесенного тромбофлебита, характеризующееся хронической венозной недостаточностью. Его проявления включают отеки, боли в ногах, чувство тяжести, изменение цвета кожи, а также возможные трофические нарушения, такие как язвы.
Какие методы терапии используются для лечения постфлебитического синдрома?
Терапия постфлебитического синдрома может включать консервативные методы, такие как компрессионная терапия, физиотерапия и медикаментозное лечение, направленное на улучшение венозного кровообращения. В некоторых случаях может потребоваться хирургическое вмешательство для коррекции венозного оттока.
Как можно предотвратить развитие постфлебитического синдрома?
Профилактика постфлебитического синдрома включает активный образ жизни, регулярные физические нагрузки, использование компрессионного белья, а также избегание длительного пребывания в статических позах. Важно также следить за состоянием вен и при необходимости обращаться к врачу для своевременной диагностики и лечения венозных заболеваний.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, направленные на укрепление мышц ног. Упражнения, такие как ходьба, плавание или велоспорт, помогут улучшить кровообращение и снизить риск возникновения отеков.
СОВЕТ №2
Следите за своим весом и придерживайтесь сбалансированной диеты. Избыточный вес может увеличить нагрузку на вены и усугубить симптомы постфлебитического синдрома. Включите в рацион больше фруктов, овощей и продуктов, богатых клетчаткой.
СОВЕТ №3
Используйте компрессионные чулки или бинты, чтобы поддерживать нормальное кровообращение в нижних конечностях. Они помогают уменьшить отеки и предотвращают образование тромбов, особенно если вы проводите много времени на ногах или сидя.
СОВЕТ №4
Регулярно консультируйтесь с врачом и проходите обследования для контроля состояния вен. Это поможет своевременно выявить возможные осложнения и скорректировать лечение, если это необходимо.