Дисплазия тазобедренных суставов в детском организме – врожденная недоразвитость элементов тазобедренного сочленения, приводящая к вывиху бедра у новорожденных.
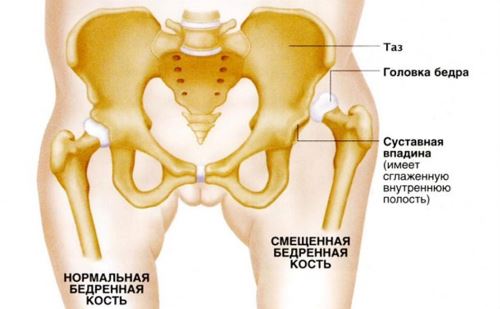
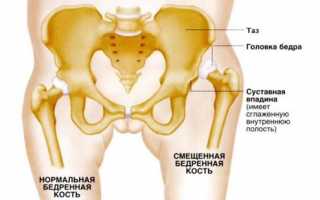
Тазобедренное сочленение состоит из двух основных элементов: головки бедра и вертлужной впадины. Последняя представлена в виде получаши, по границе которой существует ободок из хряща, дополняющий форму и обеспечивающий удержание головки бедра в суставе. Также этот хрящ выполняет защиту в виде ограничения амплитуды чрезмерных движений.
При дисплазии элементы становятся не совсем развитыми при некоторых условиях. Это ведет к потери фиксирования головки в вертлужной впадине, способствует смещению, подвывиху или вывиху.
В основном при врожденной дисплазии существует один из анатомических изменений:
- Патологически измененная форма вертлужной впадины (излишне плоская), отклонение от нормы размеров. Все это мешает нормальному удержанию головки внутри, что ведет к смещению.
- Недоразвитие хрящевого контура вертлужной впадины, удлиненная связка, отсутствие жировой прослойки в суставе.
- Патологический угол между головкой и шейкой.
Каждый из описанных дефектов, в комплексе со слабостью мышечных волокон и связок, ведет к диспластическим явлениям или врожденному вывиху бедра.
Ацетабулярная дисплазия
Расстройство развития вертлужной впадины имеет название ацетабулярной дисплазии. Причиной ее, когда уродуется свод (крыша), выступает в основном деформирование хрящевой ткани.
Рентгенологическим признаком патологии является усиленная крутизна крыши вплоть до исчезновения угла. Наклон крыши (другим словами, темпы оссификации) в норме соответствует детскому возрасту — чем моложе, тем больше угол наклона крыши. Величина угла наклона, превышающая средний показатель, определяет степень патологии. У новорожденного и у младенца до возникновения очагов оссификации в головке угол на рентгенснимке равняется 25-29°. Увеличение же его говорит о патологии. На сканограмме видна асинхронное окостенение лонно-седалищных сочленений, разное расстояние между «шеечной шпорой» и седалищной костью и разные углы крыши. Следующий симптом вывиха до возникновения очага оссификации — смена отношений запирательно-бедренной дуги к внутренней границе шейки бедра. Эти отношения визуализируются у новорожденного. Яснее отношения дуги видимы на рентгене тазобедренного сочленения в старшем возрасте.
Врачи отмечают, что врожденная дисплазия вертлужной впадины является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Основные проявления включают ограничение подвижности бедра, асимметрию складок на бедрах и хромоту. Важно, чтобы родители обращали внимание на эти симптомы и своевременно консультировались со специалистами.
Терапия дисплазии может варьироваться в зависимости от возраста пациента и степени выраженности патологии. В раннем возрасте часто применяются консервативные методы, такие как использование специальных ортопедических устройств, например, шины Павлика. В более поздние сроки, если консервативное лечение не дало результатов, может потребоваться хирургическое вмешательство. Врачи подчеркивают, что ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении функции сустава и предотвращении осложнений в будущем.

Этиология
Этиология формирования подобной болезни на современном этапе не выявлено. Однако, существует ряд причин, которые способствуют возникновению патологического состояния у грудничков:
- Неправильное внутриутробное положение плода.
- Излишне большие размеры рожденного малыша.
- Генетическая предрасположенность.
- Молодой возраст беременной.
- Токсикоз беременных.
- Гормональные дисфункции беременных.
При хотя бы одном из названных факторов малыш попадает в группу риска даже, когда признаков расстройства при рождении не выявлено, и на первых месяцах жизни должен находиться на диспансерном учете у ортопеда.
Симптомокомплекс
Признаки патологии не всегда проявляются вовремя. Однако, к ним можно отнести:
- Ассиметричное расположение и глубина кожных складок на конечностях. Однако, до двух-трех месяцев они в норме бывают асимметричными по причине неравномерного формирования подкожной жировой клетчатки у ребенка.
- Разница в длине ног ребенка. Видна уже на этапе вывиха бедра, иногда отсутствует при дисплазии. Нога укорачивается там, где имеется смещение.
- “Щелчок”. Он возникает в момент вправления головки при сгибании ножек в коленных и разведении в тазобедренных сочленениях у ребенка, лежащего на спине. Этот симптом приносит информативность только до двух-трех недельного возраста новорожденного.
- Ограничение отведения бедер. Оно является информативным спустя две-три недели жизни. В норме конечности разводятся на 80-90º либо возможно положить на поверхность. При патологии такое положение ребенка невозможно. Однако, следует запомнить, что до четырех месяцев у детей может отмечаться повышенный мышечный тонус, а это способствует затруднительному разведению конечностей.
Эти симптомы единственные, и только с началом хождения ребенка диагностирование несколько упрощается:
- разная длина конечностей;
- нарушенная походк;
- асимметрическое расположение анатомических образований;
- «утиная походка» при двусторонней патологии.
Врожденная дисплазия вертлужной впадины — это состояние, которое вызывает много обсуждений среди родителей и специалистов. Многие родители отмечают, что ранняя диагностика и своевременное лечение играют ключевую роль в успешной терапии. Некоторые делятся положительным опытом, когда использование специальных ортопедических устройств, таких как шины или повязки, помогло их детям избежать серьезных последствий.
Однако есть и те, кто сталкивается с трудностями в процессе лечения. Некоторые родители выражают беспокойство по поводу длительности терапии и возможных побочных эффектов. Важно, чтобы специалисты предоставляли полную информацию и поддержку, помогая семьям справляться с эмоциональными и физическими аспектами этого состояния.
Обсуждения на форумах и в социальных сетях показывают, что поддержка сообщества и обмен опытом могут значительно облегчить путь к выздоровлению. В конечном итоге, многие приходят к выводу, что индивидуальный подход и внимание к каждому случаю — залог успешного результата.

Лечебные мероприятия
Начинаются они всегда с консервативного метода, который результативный у большей части детей. Хирургическое лечение показано при запоздавшем диагностировании и в случае осложнений.
Консервативная терапия
- ЛФК.
- Массаж.
- Широкое пеленание.
- Использование специальных ортопедических устройств (авторских шин и стремян).
- Физиотерапия.
- Вправление вывиха.
Вопрос-ответ

Как лечится дисплазия у грудничков?
Позиционирование и фиксацию. Это наиболее распространенный метод лечения дисплазии у новорожденных и младенцев. Ребенок помещается в специальное устройство (например, шину Павлика или устройство Фрейка), которое помогает расположить бедра и тазобедренные суставы в оптимальном положении для правильного развития.
Как лечится дисплазия суставов?
Методики лечения при дисплазии тазобедренного сустава В основном применяются три методики: открытое вправление вывиха бедра, остеотомия и эндопротезирование. Вправление вывиха открытым методом. Во время операции головка бедренной кости устанавливается в правильное положение и фиксируется.
Чем нельзя заниматься при дисплазии тазобедренных суставов?
При дисплазии тазобедренного сустава нужно избегать больших силовых нагрузок.
Как проявляется дисплазия ТБС?
Симптомы выявления дисплазии тазобедренного сустава К типичным симптомам развития недуга стоит отнести: Укорочение бедра, Угол между ножками ребёнка в разведённом состоянии, если он лежит на спине, составит более 160 градусов.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры у педиатра или ортопеда. Раннее выявление признаков дисплазии вертлужной впадины может значительно улучшить прогноз и снизить риск осложнений в будущем.
СОВЕТ №2
Обратите внимание на правильное положение ребенка при ношении и укладывании. Используйте специальные слинги или эргономичные рюкзаки, которые поддерживают правильное положение бедер и позвоночника.
СОВЕТ №3
Следите за физической активностью вашего ребенка. Регулярные занятия физкультурой, плаванием и другими видами активности помогут укрепить мышцы и улучшить подвижность суставов, что важно при дисплазии.
СОВЕТ №4
Обсуждайте с врачом возможные методы терапии, такие как физиотерапия или ортопедические устройства. Индивидуальный подход к лечению поможет достичь наилучших результатов в коррекции дисплазии.