Дерматомиозит – это диффузное воспалительное заболевание, при котором поражаются соединительные ткани, гладкая мускулатура и поперечно-полосатые мышечные волокна. Заболевание сопровождается дисфункцией двигательной деятельности, поражением кожи, сосудов и внутренних органов. При отсутствии проявлений со стороны кожи диагностируют полимиозит.
Причины развития заболевания
Дерматомиозит – заболевание малоизученное и причины его развития доподлинно не известны. Предполагают, что немаловажную роль играют вирусные факторы, в основном пикорнавирусы. В некоторых случаях просматривается связь между дерматомиозитом и онкологическими болезнями. Это позволяет говорить об аутоиммунной реакции организма, обусловленной антигенной маскировкой опухолевидных образований и мышечной ткани.
Врачи подчеркивают, что дерматомиозит является редким воспалительным заболеванием, которое затрагивает кожу и мышцы. Основные симптомы включают характерные высыпания на коже, слабость мышц и утомляемость. Специалисты отмечают, что высыпания могут проявляться в виде фиолетовых пятен на веках и покраснения на других участках тела. Важно, чтобы пациенты не игнорировали эти симптомы и обращались за медицинской помощью, так как ранняя диагностика может существенно облегчить лечение.
Лечение дерматомиозита обычно включает кортикостероиды для снижения воспаления и иммунодепрессанты для контроля аутоиммунной активности. Врачи также рекомендуют физиотерапию для восстановления мышечной силы. Регулярное наблюдение и индивидуальный подход к каждому пациенту играют ключевую роль в успешной терапии данного заболевания.

Клиническая картина
Симптомы болезни развиваются медленно. Начинаться заболевание может с прогрессирующей слабости в мышцах ног и рук, которая увеличивается с течением времени. Для дерматомиозита не характерно острое начало. Основным симптомам может предшествовать синдром Рейно, полиартралгии, сыпь на коже. Главным признаком развития патологии является поражение поперечно-полосатых мышц, для которого характерно ощущение слабости в мышцах верхних и нижних конечностей, шеи, которая значительно затрудняет выполнение повседневной работы.
Пациенты с тяжелыми поражениями не могут самостоятельно передвигаться, держать голову, подниматься с постели, удерживать в руках предметы. При вовлечении в воспалительный процесс мышц глотки и пищеварительных путей нарушается речь, появляются трудности в глотании пищи, больной все время поперхается. Поражение мышц диафрагмы и межреберной мускулатуры приводит к нарушениям вентиляции легких и развитию застойных пневмоний.
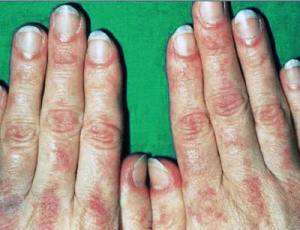
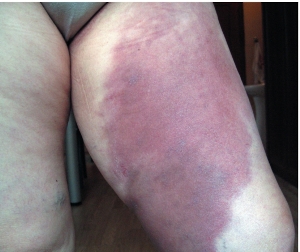
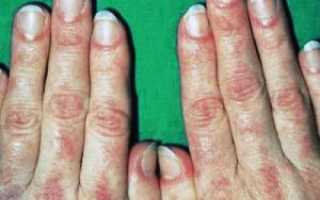
Для дерматомиозита характерно поражение кожных покровов с различными проявлениями. Например, может развиться периорбитальный отек, эритематозно-пятнистая сыпь на скулах, веках, крыльях носа, носогубных складках, грудине, спине, суставах. Задействуются коленные, локтевые, межфаланговые и фаланговые суставы. Эритематозные пятна на коже начинают шелушиться (симптом Готтрона), ногти стают ломкими и исчерченными, возникает околоногтевая эритема.
Классический признак – чередование участков пигментации и депигментации, сочетающиеся с сухостью, телеангиэктазиями, гиперкератозом и атрофией участков кожи. На слизистых оболочках часто возникает стоматит, конъюнктивит, гиперемия и отек нёба и глотки. Суставной синдром выражается поражением крупных и мелких суставов. Среди прочих симптомов дерматомиозита наблюдаются поражения:
- легких — фиброзирующий альвеолит, интерстициальная пневмония, пневмосклероз;
- сердца – миокардит, миокардиофиброз, перикардит;
- ЖКТ – гепатомегалия,дисфагия;
- почек – гломерулонефрит;
- эндокринной системы – недостаточная функция половых желез и надпочечников;
- нервной системы – полиневрит.
Диагностика заболевания
При выявлении вышеописанных симптомов и не знании, что это такое, лучше обратиться к врачу для правильной диагностики. Для постановки диагноза необходимо сделать некоторые лабораторные и инструментальные исследования:
- выявление увеличения концентрации КФК в крови;
- уровень альдолазы в сыворотке крови. При дерматомиозите он повышен;
- концентрация креатинина в крови больных повышена;
- присутствует миоглобин в моче;
- в ОАК выявляется увеличение СОЭ;
- титры ревматоидного фактора в крови завышены;
- присутствие АНАТ;
- нарушение проводимости и аритмия при ЭКГ;
- по данным электромиографии наблюдается повышенная мышечная возбудимость;
- признаки воспаления, выявленные при помощи биопсии мышц;
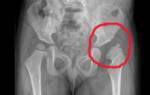
- рентгенологическое исследование не покажет каких-либо изменений в суставах.
Дерматомиозит — это редкое воспалительное заболевание, которое затрагивает кожу и мышцы. Люди, страдающие от этого недуга, часто описывают симптомы как болезненные и ограничивающие. Основные проявления включают характерные высыпания на коже, слабость мышц и усталость. Многие пациенты отмечают, что высыпания могут вызывать зуд и дискомфорт, что значительно ухудшает качество жизни.
Что касается лечения, то оно обычно включает кортикостероиды и иммуносупрессоры, которые помогают уменьшить воспаление и улучшить состояние кожи. Некоторые пациенты также обращаются к физиотерапии для восстановления мышечной силы. Однако важно отметить, что лечение индивидуально, и его эффективность может варьироваться. Люди часто делятся своими историями в сообществах, подчеркивая важность поддержки и понимания со стороны близких.

Лечение
При дерматомиозите применяются кортикостероидные препараты для подавления воспалительного процесса. При этом следует постоянно контролировать сывороточные ферменты крови и клиническое состояние пациента. Лечение длительное с подбором индивидуальной дозировки гормональных препаратов. Противовоспалительная терапия может быть дополнена приемом салицилатов.
При неэффективности лечения кортикостероидами назначают иммуносупрессивные средства цитостатического действия – циклоспорин, метотрексат, азатиоприн. Для нормализации функции мышц делают инъекции витаминов группы В, АТВ, прозерина, кокарбоксилазы. Для профилактики тугоподвижности назначается лечебная гимнастика.
Прогноз при запущенном заболевании не благоприятный – выживаемость 2 года у каждого второго больного. Главным образом, смерть наступает в связи с поражением дыхательной мускулатуры и кровотечений в ЖКТ. При своевременном лечении можно улучшить долгосрочный прогноз.
Вопрос-ответ

Какие основные симптомы дерматомиозита?
Основные симптомы дерматомиозита включают мышечную слабость, характерную сыпь на коже (например, фиолетовые или красные пятна на веках и на других участках тела), а также боли в мышцах и усталость. У некоторых пациентов могут наблюдаться проблемы с дыханием и трудности при глотании.
Как диагностируется дерматомиозит?
Диагностика дерматомиозита обычно включает клинический осмотр, анализы крови для определения уровня мышечных ферментов, а также биопсию кожи или мышц для подтверждения воспалительного процесса. Врач может также назначить магнитно-резонансную томографию (МРТ) для оценки состояния мышц.
Какие методы лечения применяются при дерматомиозите?
Лечение дерматомиозита часто включает кортикостероиды для уменьшения воспаления, а также иммунодепрессанты для подавления иммунной реакции. Физиотерапия может помочь восстановить мышечную силу и функцию. В некоторых случаях могут быть назначены дополнительные препараты, такие как метотрексат или азатиоприн, для более эффективного контроля заболевания.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Дерматомиозит может проявляться в виде сыпи, мышечной слабости и усталости. Если вы заметили подобные признаки, не откладывайте визит к врачу для диагностики и начала лечения.
СОВЕТ №2
Следите за своим состоянием. Ведение дневника симптомов поможет вам отслеживать изменения и сообщать врачу о любых новых проявлениях, что может быть полезно для корректировки лечения.
СОВЕТ №3
Соблюдайте режим лечения. Придерживайтесь назначенной схемы лечения, включая прием медикаментов и выполнение рекомендаций врача. Это поможет контролировать симптомы и предотвратить обострения.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические упражнения и управление стрессом могут улучшить общее состояние и повысить эффективность лечения дерматомиозита.