Тромбоцитопеническая пурпура относится к патологиям системы крови, которая проявляется недостаточным объемом тромбоцитов в периферической крови, в результате чего формируется склонность к кровоточивости, формированию геморрагического синдрома.
Классификация
Этиофактор, патогенетические и клинические характеристики лягли в основу существующей в медицине классификации патологического процесса:
- идиопатическая (болезнь Верльгофа);
- изо-, гетеро-, транс- и аутоиммунная;;
- симптомокомплекс Верльгофа (симптоматическая тромбоцитопения).
В соответствии с особенностями течения подразделяют на формы:
- Острую.
- Хроническую.
- Рецидивирующую.
Врачи отмечают, что тромбоцитопеническая пурпура у взрослых может быть классифицирована на первичную и вторичную формы. Первичная форма, известная как идиопатическая тромбоцитопеническая пурпура, часто возникает без явной причины, тогда как вторичная может развиваться на фоне других заболеваний, таких как системные заболевания соединительной ткани или инфекции. Проявления заболевания включают легкие кровотечения, синяки и петехии, что требует внимательного наблюдения. В лечении акцент делается на устранение причины, если она известна, и может включать кортикостероиды, иммуноглобулины и, в некоторых случаях, спленэктомию. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, учитывая его состояние и сопутствующие заболевания.

Этиология и патогенез
Примерно в половине случаев отмечается идиопатическая тромбоцитопеническая пурпура со спонтанным началом, без визуальных причинных факторов. В 40% вариантов развитию патологии способствуют разные инфекционные процессы, которые были перенесены примерно за 15-20 дней до манифестации. К провоцирующим причинам можно отнести:
- Поражения верхних частей респираторной системы неспецифической природы.
- Специфические инфекции респираторных органов (ветряная оспа, корь, краснуха, эпидпаротиит, инфекционный мононуклеоз, коклюш).
- Малярия, брюшной тиф, лейшманиоз, септический эндокардит.
- На фоне вакцинирования.
- На фоне приема медикаментозных средств (барбитуратов, эстрогенов, ртуть- и мышьяксодержащих препаратов), продолжительного действия рентгеновских лучей либо радиоизлучения, оперативного вмешательства, травмирования, излишней инсоляции.
- Наследственная предрасположенность с очагами в семье.
Большая часть случаев иммунного генеза основана на синтезе антитромбоцитарных антител, которые деструктируют кровяные пластинки с сокращением их жизненной продолжительности до часов при норме в семь-десять дней.
Изоиммунная форма обуславливается проникновением в организм «чужих» тромбоцитов во время повторного переливания либо введения тромбоцитарной массы.
Гетероиммунная форма формируется вследствие нарушения тромбоцитарной антигенной структуры. Аутоиммунный вариант вызывается продукцией антител против своих нормальных тромбоцитарных антигенов и обычно комбинируется с иными патологиями подобной природы (СКВ, аутоиммунная гемолитическая анемия).
Недостаток тромбоцитов обуславливается функциональным повреждением мегакариоцитов, расстройством процесса отсоединения красных кровяных телец. Патологический процесс предусматривает расстройство синтеза тромбопластина и серотонина, понижение сократительной функции, гиперпроницаемость капиллярной стенки. Все это ведет к удлинению периода кровотечения, расстройство тромбообразовательных процессов и ретракции сгустка крови.
Симптоматическая картина
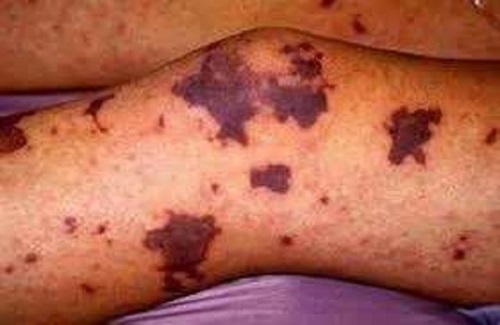
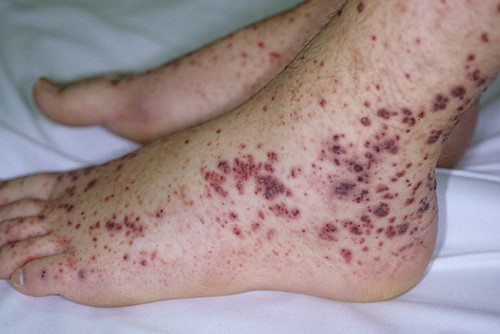
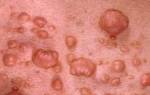
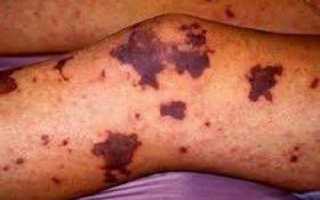
Патологический процесс имеет клиническая картина в виде падения тромбоцитарного уровня менее 50*109/л спустя две-три недели от момента действия этиологического фактора. Она представлена петехиально-пятнистой сыпью. У пациентов появляются безболезненные многочисленные подкожные геморрагии, кровоизлияния в слизистые. Сыпь формируется беспричинно (зачастую ночью).
Высыпаниям свойственный полиморфизм (от маленьких петехий до больших гематом) и полихромность (от красно-синих до желтовато-зеленых, зависит от времени образования), появляются они на передней плоскости туловища и рук и ног, реже – в лицевой и шейной зоне. Могут быть на миндалинах, небе, слизистой и сетчатой оболочке глаза, барабанной перепонке, в подкожно-жировой клетчатке, внутренних органах, мозговых серозных оболочках.
Характерными будут и выраженные геморрагии – носовые и из десен, в результате экстракции зубов и миндалин. Иногда может проявиться кровохарканье, рвота и понос с примесью крови, гематурия. У женщин в основном доминируют маточные (менорагии и метроррагии) и овуляторные кровотечения в полость живота, напоминающую беременность. Незадолго до менструации возникают геморрагическая сыпь на коже и разные кровоизлияния.
Общая температура отмечается на нормальном уровне, иногда наблюдается тахикардия.
При осмотре можно увидеть спленомегалию. Выраженное кровотечение приводит к анемии во внутренних органах, гиперплазии красного костного мозга и мегакариоцитов.
Медикаментозный вариант проявляется сразу после приема лечебных препаратов, длится от семи дней до трех месяцев, заканчивается обычно спонтанным излечением. Радиационному варианту свойственен геморрагический диатез с костномозговой трансформацией в гипо- и апластию.
Патпроцесс протекает с ремиссией и кризами кровотечений. Последние проявляются в виде резкого снижения лабораторных показателей. Первому не характерны лабораторные сдвиги и кровотечения.
Тромбоцитопеническая пурпура у взрослых вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что это заболевание характеризуется снижением уровня тромбоцитов, что приводит к повышенной склонности к кровотечениям. Врачи подчеркивают важность ранней диагностики, так как проявления могут варьироваться от легких синяков до серьезных кровотечений. В зависимости от причины, различают первичную и вторичную тромбоцитопеническую пурпуру. Терапия включает в себя как медикаментозное лечение, так и в некоторых случаях хирургическое вмешательство, например, спленэктомию. Пациенты часто делятся опытом, как изменения в образе жизни и соблюдение рекомендаций врачей помогают контролировать симптомы и улучшать качество жизни. Важно помнить, что индивидуальный подход к каждому случаю играет ключевую роль в успешной терапии.

Диагностирование
Диагностирование осуществляется на основе собранных анамнестических данных и лабораторных результатов (исследование крови и мочи, коагулограммы, микроскопического исследования кровяного мазков, результатов анализа костномозгового пунктата).
Лечебные мероприятия
Наличие изолированной тромбоцитопении (менее 50*109/л) с отсутствием геморрагий лечение не проводится.
Средняя тяжесть (30-50*109/л) с высокой геморрагической вероятностью лечение проводится в стационаре с помощью гемостатических средств. Большая кровопотеря требует введение плазмы и эритроцитарной массы. С целью устранения иммунных реакций и уменьшения капиллярной проницаемости показаны кортикостероиды.
Хроническая форма с рецидивирующими геморрагиями требует удаление селезенки. Иногда назначают цитостатики.
В любом случае важно осуществлять терапию провоцирующей патологии.

Вопрос-ответ
Как проявляется тромбоцитопеническая пурпура?
Проявляется в виде петехиальной сыпи на коже и слизистых, экхимозов («синяков»), частых и рецидивирующих носовых кровотечений, повышенной кровоточивости десен, обильной и затяжной менструации. В особо тяжелых случаях могут развиваться желудочно-кишечные кровотечения, кровоизлияния в головной мозг.
Чем лечат пурпуру?
Лечение тромбоцитопенической пурпуры Вводят гемостатики (препараты для остановки кровотечения), для наружных повреждений используют кровоостанавливающую губку. Также применяют кортикостероиды, которые сдерживают иммунные реакции, и глобулины (белки). При необходимости переливают плазму или эритроцитарную массу.
Какие проявления геморрагического синдрома характерны для идиопатической тромбоцитопенической пурпуры?
Наличие подкожных кровоизлияний, частое образование синяков на теле, носовые кровотечения, кровоточивость слизистых полости рта, маточные кровотечения у девочек и женщин, наличие крови в кале и моче.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям крови. Это поможет выявить тромбоцитопеническую пурпуру на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на симптомы, такие как синяки, кровотечения из носа или десен, и незамедлительно обращайтесь к врачу при их появлении. Раннее обращение за медицинской помощью может значительно улучшить прогноз.
СОВЕТ №3
Изучите возможные триггеры и факторы риска, связанные с тромбоцитопенической пурпурой, такими как некоторые лекарства или инфекции. Это поможет вам избежать потенциальных провокаторов и снизить риск обострений.
СОВЕТ №4
Обсуждайте с вашим врачом все доступные варианты терапии, включая медикаментозное лечение и возможные альтернативные методы. Индивидуальный подход к лечению может значительно повысить его эффективность.