Миастения относится к хроническим патологиям аутоиммунной природы, которым свойственно прогрессирование слабости определенных групп поперечнополосатых мышц. В патологический процесс вовлекаются главным образом люди от 20 до 30 лет, однако, патология наблюдается в детском организме и у пожилых людей. Большая часть больных (в среднем 65%) составляют лица женского пола.
Клиническая картина
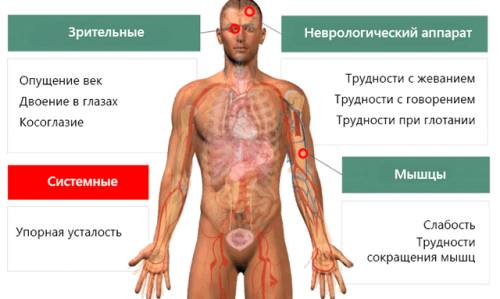
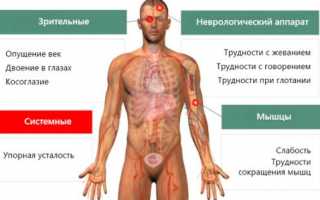
Характерными жалобами являются:
- слабость и утомляемость мышечных групп, усиливающиеся после физнагрузки и в вечернее время;
- птоз — опущение века;
- диплопия;
- нарушение глотания, жевания, дыхательных актов.
Помогают поставить диагноз миастении также анамнестические сведения — регистрация такого диагноза среди членов семьи или родственников. В пользу постановки диагноза будут результаты физикального осмотра — наличие косоглазия, живые сухожильные и периостальные рефлексы в сочетании с мышечной слабостью.
В качестве дополнительных исследований можно назвать:
- специальные тесты на утомляемость;
- пробы на основе применения фармакологических средств;
- выявление антител к ацетилхолиновым рецепторам;
- ЭМГ;
- КТ МРТ органов средостения.
Врачи отмечают, что миастения является аутоиммунным заболеванием, которое требует комплексного подхода к лечению. Основными методами терапии являются использование антихолинэстеразных препаратов, которые помогают улучшить передачу нервных импульсов к мышцам, а также иммуносупрессивные средства, которые снижают активность иммунной системы. В некоторых случаях может быть рекомендовано хирургическое вмешательство, например, удаление тимуса, что также может привести к улучшению состояния пациента. Прогноз при миастении в значительной степени зависит от своевременной диагностики и адекватного лечения. Многие пациенты могут достичь значительного улучшения и вести активный образ жизни, однако важно учитывать индивидуальные особенности каждого случая. Регулярное наблюдение у невролога и соблюдение рекомендаций врача играют ключевую роль в управлении заболеванием и повышении качества жизни пациентов.

Лечебная методика
Целями лечебных мероприятий при слабости мышечных волокон являются:
- Нормализация (в сторону улучшения) передачи нейронного импульса к мышечным волокнам.
- Угнетение аутоиммунного процесса.
При достижении первой цели в неврологической практике используются антихолинэстеразные средства:
- Оксазил;
- калимин (пиридостигмина бромид);
- прозерин.
Дозировка приписанного лекарственного средства и график приема подбирается строго в индивидуальном порядке в зависимости от уровня тяжести и формы патологического процесса, а также определенных тонкостей клинического течения патологического процесса.
С целью минимизации риска возникновения побочного действия от названных препаратов рекомендовано дополнительное применение верошпирона, оротата калия и эфедрина.
С целью угнетения аутоиммунного патпроцесса назначаются глюкокортикостероидные препараты – преднизолон, метилпреднизолон, дексаметазон и прочие. Дозировка названных средств также как и основных препаратов подбирается индивидуальным порядком. В случае достижения ожидаемого эффекта ( регресс клинической картины) дозировка гормонсодержащего препарата постепенно снижается до поддерживающей, Следует отметить, что полностью медсредство не отменяется, в противном случае возможен возврат патологического процесса с удвоенной силой.
В случае неэффективности гормональной терапии, либо у пациента выявляется индивидуальная непереносимость такого средства, больному назначается иммуносупрессорный препарат: циклофосфан, азатиоприн и прочие. Подбор дозы иммуносупрессоров проводится исключительно в стационарных условиях и под контролем иммунограммы.
Тяжелое течение миастенического синдрома требует параллельного применения глюкокортикоидов и иммуносупрессоров.
У пациентов с наличием онкологического процесса в вилочковой железе (и, соответственно, моложе 60 лет) показан метод хирургического вмешательства с целью полного или частичного иссечения вилочковой железы (тимэктомия). После частичного иссечения вилочковой железы и при наличии повреждения нейромышечной передачи к глазным мышцам (глазная форма), а также лицам пожилого возраста показана рентгенотерапия в соответствии с существующим протоколом лечения.
Лечебный комплекс при миастеническом кризе
Миастенический криз с наличием дыхательной недостаточности относится в группу патологических состояний, при которых прибегают к трахеостомии либо интубированию трахеи. В этом случае пациента переводят на ИВЛ. Дополнительно назначаются глюкокортикостероиды в повышенных дозах, продолжительность применения зависит от динамики симптоматического проявления заболевания. В медикаментозный комплекс также включают парентеральное введение прозерина.
Дополнительными методами выведения пациента из миастенического состояния является плазмаферез, или экстракорпоральное очищение плазмы от токсических аутоантител.
С целью подержания в нормальных показателях водно-электролитный баланс показана инфузионное лечение – капельное введение физраствора, Трисоль, Дисоль и пр. в сочетании с витаминными препаратами.
Питание пациента в кризовый период осуществляется посредством назогастрального зонда.
Параллельно с медикаментозным лечением допускается терапия народными средствами, которая преследует цель ускорения выздоровления и облегчения состояния. В любом случае применение методики народной медицины должно быть согласовано с лечащим врачом. В качестве народных средств можно назвать, чеснок, репчатый лук и овес.
Важное значение имеет диета больного в лечебном процессе и в период ремиссии. Рекомендуется максимально включить в рацион больного сухофрукты, бананы и печеный картофель.
Миастения — это хроническое аутоиммунное заболевание, которое вызывает мышечную слабость. Люди, страдающие от этого недуга, часто делятся своим опытом лечения и прогнозами. Многие отмечают, что своевременная диагностика и правильный выбор терапии значительно улучшают качество жизни. Врачи обычно рекомендуют комбинацию медикаментов, таких как антихолинэстеразные препараты, и, в некоторых случаях, иммунодепрессанты. Пациенты сообщают о положительных результатах, особенно при соблюдении режима и регулярном контроле состояния. Однако важно помнить, что у каждого человека заболевание проявляется по-разному, и прогноз может варьироваться. Некоторые находят облегчение в физиотерапии и поддерживающих процедурах. В целом, несмотря на сложности, многие пациенты остаются оптимистами и продолжают вести активный образ жизни.

Прогноз
Своевременное диагностирование и адекватная лечебная тактика способствуют скорейшему переводу пациента в стадию ремиссии. Но под действием провоцирующих факторов, при нарушении пациентом лечебного режима возможно наступление периода обострения. Миастеническое состояние с наличием острой дыхательной недостаточности зачастую могут привести к летальному исходу.
Вопрос-ответ

Как долго можно жить с диагнозом миастения?
Как долго можно жить с диагнозом миастения? Благодаря современным методам диагностики и лечения, продолжительность жизни таких пациентов не отличается от среднестатистической, риск летального исхода при миастеническом кризе достигает 4, 5%.
Можно ли вылечиться от миастении?
Заболевание хроническое, поэтому его нельзя вылечить полностью. Однако можно уменьшить симптомы. Поэтому лечение направлено на снижение проявления симптоматики и достижение стойкой ремиссии, полной или частичной.
Что категорически нельзя при миастении?
При миастении противопоказаны чрезмерные физические нагрузки, инсоляции, препараты магния, курареподобные миорелаксанты, большинство нейролептиков и транквилизаторов, мочегонные, аминогликозиды, фторхинолоны, фторсодержащие кортикостероиды, производные хинина.
Как лечат миастению?
Коррекция передачи нервного импульса на мышцу – для этого показаны препараты калия и противохолинэстеразные средства, борьба с аутоиммунным процессом – используются кортикостероиды, цитостатики и плазмаферез, воздействие на тимус.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом-неврологом. Миастения требует постоянного наблюдения и корректировки лечения, поэтому важно регулярно проходить обследования и обсуждать изменения в состоянии здоровья.
СОВЕТ №2
Следите за своим уровнем стресса. Стресс может усугублять симптомы миастении, поэтому старайтесь находить время для отдыха и расслабления. Практикуйте методы управления стрессом, такие как медитация или йога.
СОВЕТ №3
Обратите внимание на питание. Сбалансированная диета может помочь поддерживать уровень энергии и общее состояние здоровья. Обсудите с врачом, какие продукты могут быть полезны для вас, и избегайте тех, которые могут вызывать ухудшение симптомов.
СОВЕТ №4
Поддерживайте физическую активность в разумных пределах. Умеренные физические нагрузки могут помочь укрепить мышцы и улучшить общее самочувствие. Проконсультируйтесь с врачом о подходящих для вас упражнениях и их интенсивности.