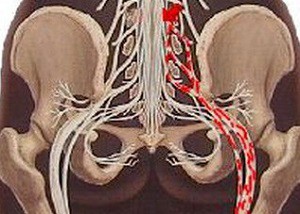
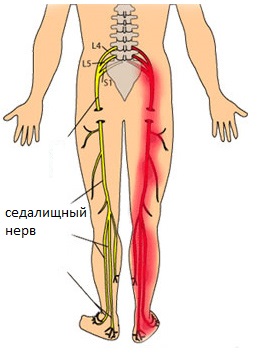
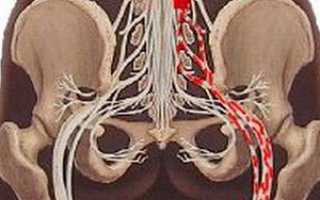
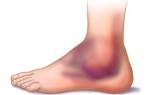
Травма седалищного нерва является повреждением нервного ствола, которое характеризуется болевым ощущением, расстройством чувствительности, слабостью мышечных волокон в иннервируемых им участках.
Такие повреждения приводят к серьезным дисфункциям, поскольку способствуют длительному снижению жизненного качества, вплоть до утраты трудоспособности
Неврит травматического генеза
Патологический процесс в корешках, который формируется вследствие травматического повреждения, называется травматическим невритом седалищного нерва. Провоцирующими условиями выступают:
- перелом костей бедра или вывих (суставных сочленений) ноги (в силу особенностей близкого анатомического расположения);
- резаные, колотые ранения;
- внутримышечный укол, выполненный с несоблюдением правил;
- ущемление в результате остеохондроза;
- оперативное вмешательство;
- удар;
- продолжительные сдавления;
- чрезмерные физнагрузки (а также усиленные спортивные тренировки).
Диагностировавние после травмы должен проводить врач-невролог. Первоначально он проводит физикальное обследование с применением специфических функциональных проб. В некоторых вариантах показано инструментальное исследование мышечных волокон и нервных стволов – электромиографическое и электронейрографическое обследования.
Для купирования острых болевых ощущений (и для диагностирования) врач может выполнить новокаиновую блокаду седалищного нерва, в случае положительного действия — предполагаемый диагноз подтверждается.
Врачи отмечают, что травма седалищного нерва может возникнуть по различным причинам, включая травмы, длительное сжатие нерва или воспалительные процессы. Часто такие повреждения происходят при падениях, авариях или в результате тяжелых физических нагрузок. Симптомы могут варьироваться от боли в нижней части спины и ягодицах до онемения и слабости в ногах. Важно, что пациенты могут испытывать трудности при ходьбе и выполнении обычных движений.
Лечение травмы седалищного нерва зависит от степени повреждения. Врачи рекомендуют консервативные методы, такие как физиотерапия, массаж и применение противовоспалительных препаратов. В некоторых случаях может потребоваться хирургическое вмешательство для освобождения нерва от сжатия. Важно, чтобы пациенты обращались за медицинской помощью при первых симптомах, чтобы избежать осложнений и ускорить процесс восстановления.

Симпомокомплекс
Основные симптомы патологии:
- тупые, стреляющие, жгучие болевые ощущения и/либо расстройство (вплоть до потери) чувствительности в ягодичной области, голени, на задней поверхности бедра;
- болевые ощущения при натяжении (подъем прямой нижней конечности в позиции лежа на спине) либо при приседании;
- болезненность во время внутренней ротации бедренной части;
- сниженный тонус икроножных и ягодичных мышечных групп;
- потеря или снижение сухожильных рефлексов (например, ахиллова);
- паралитическое состояние пальцев, стоп;
- цианотичность, отек, гипергидроз или наоборот сухость кожных покровов.
Проявления травмы имеют зависимость от вида поврежденных волокон: двигательных, чувствительных либо вегетативных.
Поражение бывает и частичным, когда отмечается «выпадение» функциональных способностей отдельных нервных ветвей. В основном первыми признаками являются болевое ощущение и парестезии (онемение).
Особенности терапевтического подхода
Симптоматическая картина разнообразная, зависит от вида и уровня ранения. От этого также зависит специфика, объем и продолжительность терапевтических мероприятий. На их осуществление потребуется достаточно продолжительное время и терпение, однако, травмирование седалищного нерва обычно поддается лечению, которое предусматривает:
- медикаментозные препараты (болеудаляющие, спазмолитические средства, витаминные комплексы и пр.);
- физиотерапевтические процедуры (электрофорез, электростимуляция, магнитотерапия и пр.);
- массаж;
- ЛФК.
Восстановительное лечение посттравматического неврита имеет такое же значение как и операция, к которой прибегают исключительно в случае неэффективности консервативной терапии).
Главные цели комплексного подхода:
- Снижение или купирование болевого синдрома.
- Предупреждение массивного рубцевания или фиброза тканей.
- Создание условий для восстановления функциональной способности нерва и мягких тканей, кровоснабжения.
Оперативное вмешательство показано в случае расстройства нервной проводимости в тяжелой степени (паралич, потеря чувствительности или сокращения мышечных волокон и пр.). Для быстрого восстановления нервной функции необходимо, чтобы разрыв между травмой и операцией должен быть максимально короткий:
- до девяноста дней после повреждения;
- две-три недели после регенерации раневой поверхности.
Операция достаточно сложная, потому скрупулезно все просчитывается и осуществляется методично и аккуратно в отношении тканей. Результат — устранение очага раздражения, что приводит к исчезновению болевого ощущения, значительному улучшению чувствительности.
Несвоевременное или отсутствие лечения может привести в будущем к расстройствам функции малоберцового и большеберцового нервов.
Травма седалищного нерва вызывает множество дискуссий среди людей, сталкивающихся с этой проблемой. Многие отмечают, что основными причинами являются чрезмерные физические нагрузки, травмы или длительное сидение в неудобной позе. Симптомы, как правило, включают сильную боль в области ягодиц, онемение и слабость в ногах, что значительно снижает качество жизни. Люди делятся своим опытом лечения: кто-то предпочитает консервативные методы, такие как физиотерапия и массаж, другие обращаются к медикаментозной терапии. В некоторых случаях требуется хирургическое вмешательство. Важно помнить, что своевременная диагностика и индивидуальный подход к лечению могут существенно облегчить состояние и ускорить восстановление.

Профилактические мероприятия
- Соблюдение умеренно активного образа жизни, исключить перенапряжения при выполнении физических упражнений.
- Укрепление мышечных групп, поддержание соответствующей осанки.
Правильный рацион, не допускать переохлаждение организма. В случае недомогания немедленно обращаться к специалисту.
Вопрос-ответ

Что такое травма седалищного нерва и как она возникает?
Травма седалищного нерва может возникнуть в результате механического повреждения, например, при падении, травме спины или длительном сдавлении нерва. Она может также быть следствием заболеваний, таких как грыжа межпозвоночного диска или остеохондроз, которые приводят к раздражению или сжатию нерва.
Какие основные симптомы указывают на повреждение седалищного нерва?
Симптомы травмы седалищного нерва могут включать боль в нижней части спины, иррадиирующую в ягодицы и ноги, онемение или покалывание в области бедра и голени, а также слабость в мышцах ног. В некоторых случаях может наблюдаться затруднение при движении или стоянии.
Как проводится лечение травмы седалищного нерва?
Лечение травмы седалищного нерва может включать консервативные методы, такие как физиотерапия, массаж, применение противовоспалительных препаратов и обезболивающих. В более тяжелых случаях может потребоваться хирургическое вмешательство для устранения причины сжатия нерва. Важно также соблюдать режим покоя и избегать нагрузок на поврежденную область.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы испытываете боль, онемение или слабость в области ягодиц, бедер или ног, не откладывайте визит к специалисту. Раннее обращение поможет установить точный диагноз и начать лечение на ранней стадии.
СОВЕТ №2
Избегайте длительного сидения. Если ваша работа связана с длительным пребыванием в сидячем положении, старайтесь делать перерывы каждые 30-60 минут. Вставайте, разминайтесь и выполняйте легкие физические упражнения, чтобы улучшить кровообращение и снизить нагрузку на седалищный нерв.
СОВЕТ №3
Используйте тепло и холод для облегчения боли. Применение теплых компрессов или грелок на пораженную область может помочь расслабить мышцы и уменьшить боль. В то же время, холодные компрессы могут снизить воспаление и отек. Чередуйте эти методы для достижения наилучшего результата.
СОВЕТ №4
Регулярно занимайтесь физической активностью. Упражнения, направленные на укрепление мышц спины и живота, могут помочь предотвратить повторные травмы седалищного нерва. Консультируйтесь с физиотерапевтом для разработки безопасной и эффективной программы тренировок.