Cклеромикседема относится к разновидности очаговой слизистой дегенерации дермы без наличия признаков недостаточности функционирования щитовидной железы.
Другое название этого патологического процесса — папулёзная лихеноидная микседема, или микседематозный лихен.
Этиология и патогенетический механизм
Некоторые исследователи (Winand, Fowlkes) предполагают аутоиммунную природу патологического процесса. Другая часть дерматологов склонны относить склеромикседему к патологиям с наличием парапротеинемии по типу каппа либо лямбда. На самом деле подобные парапротеинемии при склеромикседемном процессе и микседематозном лихене встречается достаточно часто. Кожные покровы получают антигенные характеристики, в результате чего плазматические клетки костного мозга начинают синтезировать специфические антитела-парапротеины, которые относятся к иммуноглобулинам G с наличием легких цепей каппа или лямбда. Такой процесс нашел подтверждение в результатах исследования кровяного сгустка – там обнаружены парапротеины.
По сведениям большей части специалистов патологический процесс входит в группу муцинозов при отсутствии расстройства функционирования щитовидной железы, при этом в некоторых монографиях есть сведения на наличие связи с гипотиреозом.
Расстройство белкововырабатывающей функции печени по мнению ученых Montgomery и Underwood лежит в основе синтеза патологических белковых соединений и муцина, который откладывается в кожных покровах. При этом электронно-микроскопические исследования (Carli-Basset и соавторы) свидетельствуют о выработке муцина фибробластами во время развития патологии непосредственно в коже.
Склеромикседема, редкое заболевание, вызывает значительные изменения в коже и подлежащих тканях. Врачи отмечают, что основными проявлениями являются утолщение кожи, отеки и изменение цвета, что может привести к снижению качества жизни пациентов. Важно, что симптомы могут варьироваться от легких до тяжелых, что затрудняет диагностику на ранних стадиях.
Терапия склеромикседемы требует комплексного подхода. Врачи рекомендуют использовать кортикостероиды для уменьшения воспаления и улучшения состояния кожи. Также эффективными могут быть иммуносупрессивные препараты, которые помогают контролировать аутоиммунные процессы. В дополнение к медикаментозному лечению, физиотерапия и поддерживающие процедуры играют важную роль в реабилитации пациентов.
Медики подчеркивают необходимость индивидуального подхода к каждому случаю, так как реакция на терапию может существенно различаться. Регулярное наблюдение и коррекция лечения являются ключевыми для достижения положительных результатов.

Клиническая картина
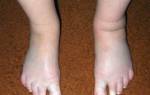
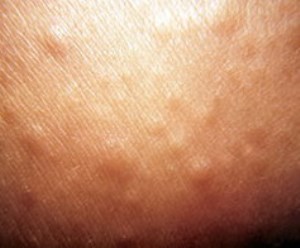
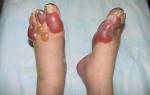
Патологический процесс наблюдается в основном у лиц женского пола, достигших сорока-пятидесяти летнего возраста. Ему свойственно наличие множественных небольших узелков размером три-пять миллиметра, имеющих округлую форму, блестящую поверхность (тем более в боковом освещении). Узелковые элементы имеют групповое расположение, характеризуются склонностью к слиянию с образованием очагов повреждения с утолщенной, плотноватой (склеродермиобразная плотность), но при этом не формирует складки, кожей.
Наблюдается специфическая генерализованная отечность кожных покровов, которая в противоположность иным видам отечности не образует ямки во время надавливания.
Свойственен темно-розовый с восковым отблеском оттенок возвышающихся над поверхностью кожи складок и обширных инфильтрирований на теле, кистях, особенно на лицевой области. Повреждение дермы обычно распространенное, элементы сыпи локализуются на лицевой поверхности, туловище, на верхних конечностях (преимущественно на предплечьях и кистях), на ягодицах, редко на нижних конечностях. Волосяные фолликулы расширяются, втягиваются, а это в свою очередь придает дерме подобие с коркой апельсина.
Повреждение кожных покровов располагается преимущественно на лице, шее, верхних конечностях и медленно переходит на нижние и остальную поверхность туловища. В начале развития патологии наблюдается прогрессирующее инфильтрирование кожи с параллельным формированием многочисленных папул, болевого синдрома в пальцах, ограничение их подвижности.
На пике патологического процесса дерма утолщается, ей свойственна плотная консистенция, она напряженная и малоподвижная. В подмышечных впадинах, на брюшной области, на лбу, в поясничной зоне и на других поверхностях тела образуются выступающие над уровнем кожи массивные складки темно-розового оттенка, которые имеют восковый цвет.
Следует отметить, что пациенты имеют специфический вид:
- маскоподобное лицо;
- узкие глазные щели по причине наличия отека век;
- утолщенные губы и нос.
Деформирование лица выглядит так, как будто это facies leonina. Кисти приобретают схожесть с лапами, отмечается затруднение двигательных действий в пястно-фаланговых и межфаланговых суставных сочленениях, двигательный объем в этих суставах резко ограничивается.
Наблюдается интенсивный гиперкератоз, преимущественно на ладонной и подошвенной поверхности. Секреторная функция сальных и потовых желез уменьшается. Волосы становятся сухими, пациенты жалуются на диффузное поредение их на голове, наружной бровной и в подмышечной области.
Пациенты предъявляют жалобы на обще недомогание, снижение работоспособности, скованное чувство во время движений. Отмечается частые расстройства работы сердечно-сосудистой системы, острые психические нарушения и пр.
В случае вовремя начатых лечебных мероприятий прогноз весьма благоприятный.
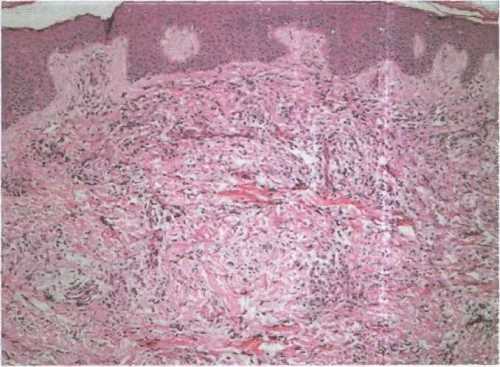
Гистопатологические сведения
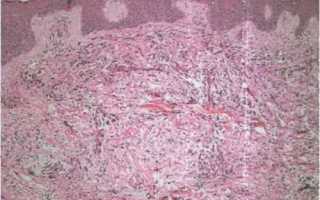
По гистологическим исследованиям отмечается откладываение муцина, разделение коллагеновых фибрилл, преимущественно в верхней 1/3 дермы, повышение количества фибробластных клеток. При применении специфических красителей в поверхностном дермальном слое обнаруживаются накопления муцина межпучковом пространстве коллагеновых волокон и звездчатой формы фибробласты, которым определенная часть специалистов отводят роль синтезаторов муцина. Имеется прямая взаимосвязь между описанными трансформациями и уровнем интенсивности клинических признаков патологического процесса. Во время анализа посредством электронного микроскопа определяется огромное число фибробластных клеток.
Дифдиагностирование осуществляется со склеродермией.
Склеромикседема — редкое заболевание, которое вызывает значительные изменения в коже и подлежащих тканях. Люди, столкнувшиеся с этой патологией, часто делятся своими переживаниями о том, как болезнь влияет на их жизнь. Многие отмечают, что проявления склеромикседемы, такие как отечность и утолщение кожи, вызывают не только физический дискомфорт, но и психологические трудности. Терапия, как правило, включает использование кортикостероидов и других иммунодепрессантов, что также вызывает смешанные чувства. Некоторые пациенты сообщают об улучшении состояния, но другие сталкиваются с побочными эффектами и длительным процессом лечения. Важно, чтобы врачи и специалисты поддерживали пациентов, помогая им справляться с эмоциональными и физическими аспектами болезни. Обсуждение опыта и обмен информацией между пациентами становятся важными элементами в поиске поддержки и понимания.

Лечебные мероприятия
Терапевтические мероприятия предусматривают применение кортикостероидных медпрепаратов (опираясь на 20-30 мг преднизолона в сутки), дийодтирозин (по 0,05 г дважды в день, курс лечения 21 день с десятидневными промежутками между циклами), тиреоидин (по 0,05 г два-три раза в сутки раздельно либо в сочетании с медпрепаратами на основе кортикостероидов).
Весь описанный терапевтический курс осуществляется под строгим контролем врачей дерматолога и эндокринолога.
При соблюдении всех врачебных рекомендаций патологический процесс продолжается в основном три-четыре месяца.
Вопрос-ответ

Насколько распространена склеромикседема?
Склеромикседема — редкий хронический кожный муциноз неизвестной этиологии . Поражает взрослых в возрасте от 30 до 70 лет, без гендерных различий.
Как лечить склеромикседему?
Методы лечения, которые часто используются для лечения склеромикседемы, включают внутривенный иммуноглобулин (ВВИГ), стероиды, талидомид, аутологичную трансплантацию стволовых клеток и терапию, направленную на плазматические клетки .
В чем разница между склеродермией и склеромикседемой?
Клинически склеромикседему можно отличить от склеродермии по характерному папулезному характеру кожи, с поражением ушей и средней части спины , при склеродермии эти области обычно остаются непораженными.
Как лечить склерит?
Лечение склерита Основные препараты – глюкокортикоиды — в каплях, в виде субконъюнктивальных или парабульбарных инъекций. Если заболевание деформировало роговицу и радужку, что сказалось на качестве зрения, пациенту требуется хирургическое лечение – трансплантация донорской склеры или роговицы.
Советы
СОВЕТ №1
Обратитесь к специалисту. При первых признаках склеромикседемы, таким как отеки, изменения кожи или усталость, важно обратиться к дерматологу или эндокринологу для диагностики и назначения адекватного лечения.
СОВЕТ №2
Следите за состоянием кожи. Регулярно увлажняйте кожу и используйте средства, которые помогут уменьшить зуд и дискомфорт. Это может значительно улучшить качество жизни и снизить проявления заболевания.
СОВЕТ №3
Соблюдайте режим питания. Правильное питание, богатое витаминами и минералами, может поддержать иммунную систему и общее состояние здоровья. Обратите внимание на продукты, богатые антиоксидантами, такие как фрукты и овощи.
СОВЕТ №4
Занимайтесь физической активностью. Умеренные физические нагрузки помогут улучшить кровообращение и общее самочувствие. Консультируйтесь с врачом о подходящих для вас упражнениях, чтобы избежать перегрузок.