Синдром Черджа-Стросса относится к разновидностям системного васкулита с гранулематозным воспалительным процессом в мелких и средних сосудах с преимущественным повреждением дыхательного тракта. Его относят к полисистемным расстройствам, которые зачастую затрагивают органы, имеющие богатое кровоснабжение – кожные покровы, легкие, сердце, нервная и почечная система, ЖКТ. Это заболевание по многим параметрам похоже на узелковый периартериит, однако, отличается поражением кровеносных сосудов всех калибров. Ему также характерны эозинофилия и гранулематозное воспаление, главным образом поражается легочная ткань.
В ревматологической практике этот синдром крайне редко фиксируется — с частотой 0,42 случая на сто тысяч населения. Он поражает лиц в возрасте от пятнадцати до семидесяти лет, по гендерному признаку женщины болеют чаще мужчин.
Этиологические факторы
Причинные факторы до настоящего момента практически не выявлены. Патогенетический механизм имеет связь с воспалительным процессом иммунного характера, пролиферативно-деструктивными трансформациями и гиперпроницаемостью стенки сосуда, тромбообразованием, геморрагиями и ишемией в очаге деструкции сосуда.
Немаловажную роль в формировании отводят повышенному титру антинейтрофильных цитоплазматических антител к нейтрофильным ферменты. Такие антитела способствуют ранней дегрануляции и расстройству чрезэндотелиального мигрирования активированных гранулоцитов. Трансформации в сосудах ведут к возникновению множественных тканевых и органных эозинофильных инфильтраций с формированием некротизирующихся гранулем.
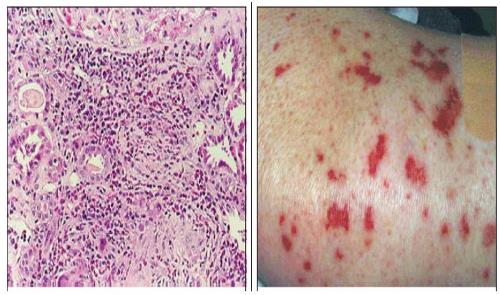
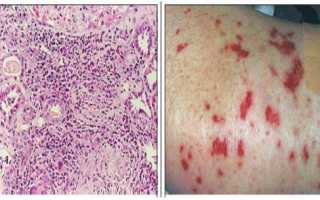
Основу патологического процесса составляет повреждение легочной ткани. При гистоисследовании обнаруживаются интерстициальные и периваскулярные эозинофильные инфильтрации в стенке капилляров легких, бронхов, бронхиол и альвеол, перисосудистых и перилимфатических тканях. Инфильтративным очагам свойственна различная форма, типичная локализация их в нескольких легочных сегментах, однако, могут переходить на толщу доли. Острофазные воспаления сочетаются с рубцовыми склеротическими сосудистыми и тканевыми трансформациями.
Провоцирующими факторами могут стать и очаги инфекции в организме, вакцинирование, аллергии, стрессовые состояния, переохлаждение, излишнее инсолирование, беременность и роды.
Синдром Черджа-Стросса, являющийся редким заболеванием, вызывает интерес у врачей различных специальностей. Симптомы, как правило, включают астму, аллергический ринит и полинейропатию, что затрудняет диагностику. Врачи подчеркивают важность комплексного подхода: тщательный сбор анамнеза и проведение аллергологических тестов помогают выявить истинные причины заболевания. Лечение синдрома часто требует индивидуального подхода, включая использование кортикостероидов и иммунотерапии. Специалисты отмечают, что ранняя диагностика и адекватная терапия могут значительно улучшить качество жизни пациентов. Важно также учитывать возможность сопутствующих заболеваний, что требует междисциплинарного взаимодействия.

Симптоматическая картина
Синдром имеет стадийное течение:
- Продромальный этап может продолжаться годами. При характерном течении началом развития является повреждение легочной ткани. Формируется аллергический ринит, признаки носовой обструкции, слизистые полипозные разрастания в носовой полости, повторные синуситы, длительно текущие астматические бронхиты, бронхиальная астма.
- Второй этап проявляется повышением концентрации эозинофилов как в крови, так и в тканях, бронхиальной астмы с выраженными приступами кашля и экспираторного удушья, кровохарканьем. Во время приступа больной ощущает слабость, страдает продолжительной лихорадкой, болевыми ощущениями в мышцах, стремительной потерей в весе. Хроническое эозинофильное инфильтрирование легочной ткани иногда приводит к формированию бронхоэктаза, эозинофильного воспаления легких и плевры. В случае появления плеврального выпота пациент жалуется на болевое ощущение в грудной клетке во время дыхания, повышение интенсивности одышки.
- Третьему этапу характерно развитие и превалирование проявление системного васкулита с множественным повреждением органов. В случае генерализации процесса выраженность бронхиальной астмы снижается. Сроки между возникновением бронхиальной астмы и васкулита достигают двух-трех лет. В периферической крови наблюдается высокое содержание эозинофилов. В качестве сердечно-сосдистых повреждений следует назвать:
- миокардит;
- коронарит;
- инфаркт;
- эндокардит Леффлера и др.
Повреждение коронарных сосудов иногда становится причиной смерти пациентов.
Для повреждения нервной системы свойственны периферическая нейропатия, болезни центральной нервной системы.
Со стороны ЖКТ наблюдается формирование эозинофильного гастроэнтерит (брюшные болевые ощущения, тошнота, рвота, учащение стула), редко – кишечные кровотечения, желудочная либо кишечная перфорация, перитонит, непроходимость.
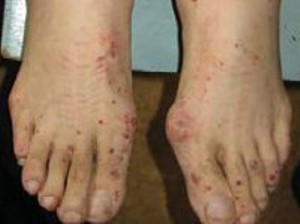
Наблюдается многоморфное повреждение кожных покровов по типу геморрагической пурпуры на ногах, подкожных узелков, эритемы, крапивницы и пузырьков некротического характера. Зачастую больных беспокоят боли во многих суставных сочленениях и артрит, который мигрирует от сустава к суставу.
Повреждение почечной системы наблюдается крайне редко и характеризуется небольшой выраженностью с течением по типу сегментарного гломерулонефрита, при этом не формируется ХПН.
Диагностирование
Диагностирование основано на клинических проявлениях и лабораторных выявлениях. Диагностическими показателями можно считать:
- чрезмерная эозинофилия (более 10% от общего лейкоцитарного числа);
- наличие бронхиальной астмы;
- поли- либо мононейропатия;
- синусит;
- эозинофильные инфильтративные очаги в легочной ткани;
- вневаскулярные гранулемы некротизирующего характера.
Существование не менее четырех характерных признаков подтверждает болезнь в 85% случаев.
Синдром предусматривает наличие анемии, лейкоцитоза, увеличения СОЭ и концентрации общего иммуноглобулина Е. Для 50% случаев свойственно выявление перинуклеарных антител с антимиелопероксидазной активностью.
Рентгенографическое исследование грудной клетки дает возможность выявить исчезающие, локализованные затемнения и очаговые тени в легочной ткани, плевральный выпот.
При исследовании биоптата легкого обнаруживается гранулематозный воспалительный процессов мелких сосудах, инфильтративные очаги в перисосудистой зоне, которые содержат эозинофилные клетки.
Синдром Черджа-Стросса, или синдром аллергического васкулита, вызывает множество обсуждений среди пациентов и специалистов. Люди часто отмечают, что симптомы, такие как усталость, боли в суставах и кожные высыпания, могут значительно ухудшать качество жизни. Многие пациенты делятся опытом диагностики, которая может быть затруднительной, так как симптомы схожи с другими заболеваниями. Важно, чтобы врачи проводили комплексное обследование, включая анализы крови и биопсию кожи. Лечение синдрома обычно включает кортикостероиды и иммунодепрессанты, что вызывает разные мнения: одни пациенты отмечают значительное улучшение, другие сталкиваются с побочными эффектами. Обсуждения в сообществах подчеркивают важность индивидуального подхода и необходимости поддержки со стороны медицинских работников.

Лечебные мероприятия
Терапия предусматривает продолжительное применение системных глюкокортикостероидных препаратов в повышенных дозах. В случае повреждений сердца и сосудов, легких, многочисленного мононеврита допускается использование преднизолоновой пульс-терапии.
При отсутствии положительных результатов глюкокортикостероидной терапии применяются цитостатические средства, способствующие быстрой ремиссии и уменьшению вероятности повторений, однако, способствуют высокому риску интеркурентного инфицирования.
Вопрос-ответ

Какие основные симптомы синдрома Черджа-Стросса?
Синдром Черджа-Стросса характеризуется такими симптомами, как астма, аллергический ринит, а также системные проявления, включая васкулит, который может затрагивать кожу, легкие и почки. У пациентов также могут наблюдаться боли в суставах и общая слабость.
Как проводится диагностика синдрома Черджа-Стросса?
Диагностика синдрома Черджа-Стросса включает в себя клинический осмотр, анализы крови на наличие специфических антител, таких как антинейтрофильные цитоплазматические антитела (ANCA), а также визуализационные методы, такие как рентгенография или КТ для оценки состояния органов, затронутых заболеванием.
Какие методы лечения применяются при синдроме Черджа-Стросса?
Лечение синдрома Черджа-Стросса обычно включает в себя применение кортикостероидов для уменьшения воспаления и иммунодепрессантов для контроля аутоиммунной активности. В некоторых случаях может потребоваться плазмаферез или биологическая терапия для более целенаправленного воздействия на иммунную систему.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Синдром Черджа-Стросса может проявляться через различные симптомы, такие как слабость, онемение или покалывание в конечностях. Если вы заметили подобные признаки, не откладывайте визит к врачу.
СОВЕТ №2
Регулярно проходите медицинские обследования. Поскольку синдром Черджа-Стросса может быть связан с другими заболеваниями, важно регулярно проверять свое здоровье и проходить необходимые анализы для своевременной диагностики.
СОВЕТ №3
Следите за своим образом жизни. Правильное питание, физическая активность и отказ от вредных привычек могут помочь улучшить общее состояние здоровья и снизить риск развития осложнений, связанных с синдромом Черджа-Стросса.
СОВЕТ №4
Обсуждайте свои симптомы с врачом. Не стесняйтесь делиться всеми своими ощущениями и симптомами с медицинским специалистом, так как это поможет в более точной диагностике и выборе эффективного лечения.