Остеомаляция, или «размягчение костей» — это аутоиммунное заболевание, которое поражает костную ткань. Скелет больных становится мягким и гибким. Заболевание может возникать как у молодых людей, так и в пожилом возрасте. Очень часто этот недуг поражает беременных женщин, особенно во время повторных беременностей.
Возникает заболевание тогда, когда зоны роста костей уже закрыты. В детском возрасте эта болезнь проявляется как рахит, при этом наблюдается патологическое разрастание хрящевой ткани в тех местах, где должна происходить оссификация.
Почему возникает болезнь?
На первый план выходит нарушение обмена солей кальция, фосфатов и витаминов, в результате чего происходит замещение нормальной костной ткани патологической — «остеоидом», которая не подвергается процессу обизвествления, что в норме делает скелет крепким и прочным.
Появление остеомаляции, как впрочем и рахита, может спровоцировать низкое содержание кальция, фосфора и витамина Д в пищевом рационе, особенно в период его активного роста организма или при беременности. Недостаточная инсоляция так же может являться причиной данного состояния.
Ведь под действием прямых солнечных лучей в коже вырабатывается витамин Д. Еще эргокальциферол синтезируется в органах пищеварительной системы, и нарушения их работы также могут быть причиной размягчения костной ткани.
Врачи отмечают, что остеомаляция, характеризующаяся размягчением костной ткани, может проявляться различными симптомами. Наиболее распространенными являются боли в костях, мышечная слабость и повышенная ломкость костей, что увеличивает риск переломов. Важно, чтобы пациенты обращали внимание на эти признаки и не откладывали визит к специалисту.
Лечение остеомаляции, по мнению врачей, должно быть комплексным и направленным на устранение причин заболевания. В большинстве случаев это связано с дефицитом витамина D, поэтому назначение витамина и кальция является ключевым аспектом терапии. Также важно учитывать диету и образ жизни пациента, включая физическую активность и солнечное освещение. Регулярные обследования и контроль уровня витаминов в организме помогут избежать осложнений и улучшить качество жизни пациентов.

Тревожные симптомы
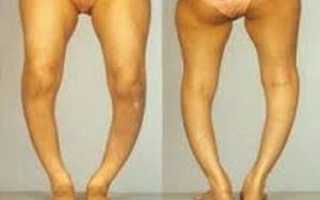
Маленькие дети плохо растут и прибавляют в массе, голова имеет неправильную форму – «башенный череп». Для заболевания характерно позднее появление зубов. Под кожей в области соединения грудины и ребер наблюдаются «рахитические четки», живот большой и выдается вперед, за счет слабости мышечного корсета.
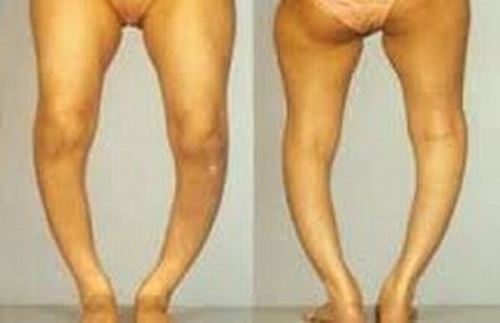
Кроме того, бросается в глаза искривление конечностей и припухлость суставов. Фото таких детей нередко появляются на просторах Интернета. В активной фазе болезни часто случаются спонтанные переломы.
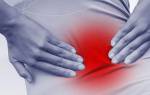
У взрослых болезнь развивается постепенно и незаметно, дебютируя выраженным болевым синдромом. Больные жалуются на постоянную ноющую боль в позвоночнике, ребрах, костях таза и конечностях. Боль усиливается при физической нагрузке, особенно при подъеме по лестнице. Кроме того, появляется мышечная слабость, изменяется походка — больные начинают ходить вперевалку.
У стариков, в большинстве случаев, поражается грудной отдел позвоночника. Его изгиб становится еще более выраженным и больной кажется меньше ростом. Остеомаляция в этом возрасте протекает на фоне общего остеопороза, что сопровождается переломами.
Пуэрперальная форма заболевания развивается у женщин в период вынашивания ребенка, реже после родов, при грудном вскармливании. В процесс вовлекаются кости таза, пациентки жалуются на появление болевых ощущений в поясничном отделе позвоночника, крестце и ногах. При надавливании характерно усиление боли. Походка становится «утиной».
Как распознать недуг?
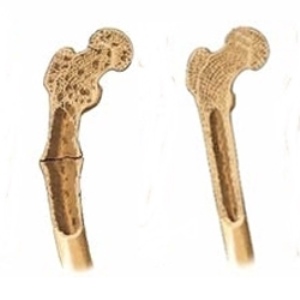
У детей диагноз зачастую можно поставить на основании визуального осмотра. На рентгенологических снимках видно деформированные и расширенные зоны роста, искривления костей.
Взрослым поставить диагноз труднее, в связи с нечеткостью клинической картины. Для выявления недуга, необходимо сделать биохимический анализ крови на электролиты (кальций, фосфор), ЩФ и паратиреоидный гормон. Уровень электролитов будет снижен, а ПТГ и Щелочной Фосфотазы — повышен.
На рентгене довольно часто видны признаки гиперпаратиреоза (размягчение фаланг и костей запястья), реже можно увидеть псевдо-переломы.
Также для диагностики возможна биопсия с последующей гистологией участка тазовой кости.
Остеомаляция — это заболевание, связанное с размягчением костной ткани, что вызывает множество дискомфортных симптомов. Люди, страдающие от этой болезни, часто жалуются на боли в костях и мышцах, особенно в области спины и таза. Усталость и слабость также являются частыми спутниками остеомаляции. Многие отмечают, что даже незначительные физические нагрузки вызывают дискомфорт.
Лечение заболевания обычно включает в себя коррекцию уровня витамина D и кальция в организме, что может потребовать изменения диеты или назначения добавок. Физическая терапия также играет важную роль в восстановлении силы и подвижности. Важно, чтобы пациенты обращались к специалистам для своевременной диагностики и получения рекомендаций, так как игнорирование симптомов может привести к серьезным осложнениям.

Как и чем это лечить
Необходимо:
- включить в рацион продукты, богатые кальцием, фосфором и витамином Д (морепродукты, печень говяжья, сырой яичный желток и т.п.);
- обеспечить достаточный уровень инсоляции;
- прием витамина Д и препаратов кальция по назначению врача.
Осложнениями остеомаляции становятся частые переломы и значительные деформации скелета. Поэтому, не забывайте, что своевременное лечение – это способ избежать серьезных осложнений!
Вопрос-ответ

Каковы основные симптомы остеомаляции?
Основные симптомы остеомаляции включают боль в костях, мышечную слабость, повышенную ломкость костей и деформации скелета. Пациенты могут также испытывать усталость и общее недомогание. Важно отметить, что симптомы могут развиваться постепенно и иногда могут быть неочевидными на ранних стадиях заболевания.
Какие методы используются для диагностики остеомаляции?
Диагностика остеомаляции обычно включает анализы крови для определения уровня витамина D, кальция и фосфора, а также рентгенографию или МРТ для оценки состояния костей. В некоторых случаях может потребоваться биопсия костной ткани для подтверждения диагноза.
Каковы основные подходы к лечению остеомаляции?
Лечение остеомаляции обычно включает коррекцию дефицита витамина D и минералов, таких как кальций и фосфор. Это может быть достигнуто с помощью диетических изменений, добавок и, в некоторых случаях, инъекций витамина D. Также важно лечить основное заболевание, которое привело к остеомаляции, и проводить регулярные обследования для мониторинга состояния пациента.
Советы
СОВЕТ №1
Регулярно проверяйте уровень витамина D в организме. Остеомаляция часто связана с его дефицитом, поэтому важно следить за его уровнем и при необходимости принимать добавки или увеличивать солнечное воздействие.
СОВЕТ №2
Обратите внимание на свой рацион. Убедитесь, что в вашем питании достаточно кальция и фосфора, которые играют ключевую роль в поддержании здоровья костей. Включайте в меню молочные продукты, рыбу, орехи и зеленые листовые овощи.
СОВЕТ №3
При появлении симптомов остеомаляции, таких как боли в костях, слабость или частые переломы, незамедлительно обратитесь к врачу. Ранняя диагностика и лечение помогут предотвратить серьезные осложнения и улучшить качество жизни.