Панникулит относится к дерматозным узловатым заболеваниям. Он носит спонтанный характер и проявляется образование узлов в подкожной клетчатке. Так его называют болезнью Вебера — Крисчена.
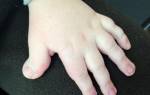
Узлы могут развиться на разной глубине подкожной клетчатки практически в любом месте.
Характерной особенностью является то, что узлов всегда много. Случаи, когда количество невелико встречаются крайне редко.
Было определено, что основа болезни Вебера лежит в нарушениях окислительных процессов жировой ткани.
Продукты окисления являются слишком токсичными для окружающих тканей и начинают их разрушать, убивая жировые клетки.
Это заболевание относиться также к системным, то есть может поражать не только ткани, но и некоторые органы.
Разновидности панникулита
Выделяют три типа панникулита:
- бляшечный;
- узловатый;
- инфильтративный.
По ходу развития выделяют:
- острую;
- подострую;
- хроническую формы.
Мезентериальный или идиопатический тип встречается крайне редко. Он может возникнуть и пропасть сам по себе.
Спонтанный панникулит иногда начинается просто так, без воздействия каких-либо факторов. Но вторичная, более серьёзная форма, является следствием таких причин, как:
- системный васкулит. Бывает у маленьких детей из-за узловатой эритемы. Называют иммунологическим.
- панкреатических ферментов, уровень которых повышается, пока человек болеет панкреатитом. Называют ферментативным.
- красная или дискоидная волчанка.
- прием определенных лекарств продолжительное время. Искусственный тип.
- кортикостероиды. Если все остальное в норме, то вскоре после приема лекарств проходит сам.
- сильный мороз. Может пройти через пару недель.
- лейкемия, гистиоцистоз. Называют пролиферативно-клеточным.
- дефицит а1-антитрипсина, наследственный тип.
- сильная недостаточность почек или подагра – кристаллический панникулит.
Панникулит представляет собой воспаление подкожной жировой клетчатки, которое может проявляться в различных формах. Врачи отмечают, что наиболее распространенными разновидностями являются узелковый панникулит и панникулит, связанный с системными заболеваниями. Симптомы могут варьироваться от болезненных узелков и отеков до покраснения и повышения температуры в области поражения.
Терапия панникулита зависит от его причины и тяжести. Врачами рекомендуется комплексный подход, включающий противовоспалительные препараты, кортикостероиды и, в некоторых случаях, антибиотики. Также важно учитывать сопутствующие заболевания, которые могут усугублять состояние пациента. Врачи подчеркивают, что ранняя диагностика и адекватное лечение играют ключевую роль в предотвращении осложнений и улучшении качества жизни пациентов.

Симптомы
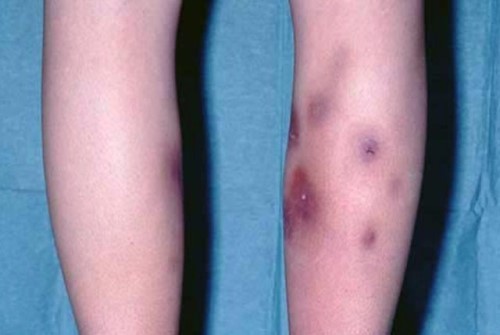
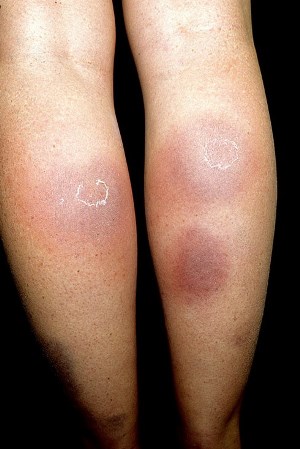
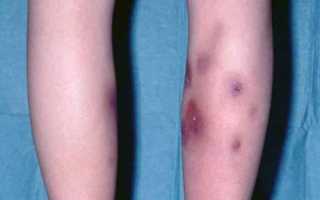
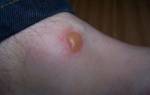
Под кожей начинают образовываться узелки. Их размер может быть до пяти сантиметров. Кожа под ними становится красной.
Бляшечный тип приводит к скоплениям узелков в одном определенном месте, в результате чего они срастаются. Кожа под ними может стать даже бордово-синюшного оттенка.
Инфильтративный тип расплавляет узелки и если их вскрыть, то выделиться не гной, а маслянистая масса. После этого появляется изъязвление, которое долго не может зажить.
Спонтанный тип не влияет на самочувствие, иногда человек может почувствовать:
- общую слабость;
- сильную головную боль;
- тошноту;
- повышенную температуру;
- боли в мышцах и т.п.
Подобные симптомы происходят при простуде или гриппе.
Диагностика этого заболевания довольно сложна, так как симптомы и проявления схожи со многими другими заболеваниями. Например, инфильтративный тип очень похож на абсцесс или флегмону. Наиболее точный диагноз поможет поставить гистологическое исследование.
Лечение
Оперативное лечение не дает особо хороших результатов, так как обычно узелков много и рубцы заживают на протяжении долгого времени и очень болезненно.
Для лечения используют антибиотики, иммунодепрессанты, комплексы витаминов, анальгетики и другие препараты.
На узлы накладывают специальные повязки с ихтиолом или линиментом дибунола.
Если случай совсем запущенный возможно введение кортикостероидов.
Если эти меры оказываются неэффективны, больному могут провести переливание крови.
Обратное течение может оставить участки запавшей или атрофированной кожи.
Это заболевание может быть опасно тем, что вследствие нарушения биохимического баланса в организме страдают и отказывают почки и печень, что может привести к смерти. Но такое случается крайне редко.
Панникулит — это воспаление подкожной жировой клетчатки, которое может проявляться в различных формах, включая узловую и диффузную. Люди, столкнувшиеся с этой проблемой, часто описывают симптомы как болезненные уплотнения, покраснение и отечность в пораженных участках. Некоторые отмечают, что панникулит может возникать на фоне других заболеваний, таких как диабет или аутоиммунные расстройства. Терапия включает в себя как медикаментозное лечение, так и физиотерапию. Важно, чтобы пациенты обращались к специалистам для определения точной причины и выбора адекватного лечения. Многие отмечают, что изменение образа жизни, включая диету и физическую активность, также играет значительную роль в управлении состоянием.

Профилактика
Точных методов профилактики нет, так как причина до конца не выяснена. Известно, что от этой патологии чаще всего страдают люди с лишним весом. Так что здоровое питание и занятия спортом в какой-то мере могут уберечь вас. Отвары и настои из лечебных трав также могут помочь вашему здоровью.
Вопрос-ответ

Как проявляется панникулит?
Панникулит характеризуется болезненными и эритематозными или фиолетовыми подкожными узлами, расположенными на конечностях, а иногда и на задней части грудной клетки, брюшной области, груди, лице или ягодицах. Хоть и редко, но узлы могут распространяться на кишечник, легкие, мошонку и череп.
Чем лечат панникулит?
Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия. При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат).
Как лечится мезентериальный панникулит?
Стандартного протокола лечения мезентериального панникулита не существует из-за его редкости и изменчивости проявлений. Лечение обычно подбирается индивидуально для каждого пациента и может включать сочетание медикаментозного лечения, диетических корректировок и, в некоторых случаях, хирургического вмешательства.
Какой доктор лечит панникулит?
Диагностика болезни должна выполняться дерматологом совместно с другими узкими специалистами: нефрологом, врачом-ревматологом, гастроэнтерологом.
Советы
СОВЕТ №1
Обратите внимание на симптомы панникулита, такие как болезненные уплотнения под кожей, покраснение и отек. При их появлении не откладывайте визит к врачу, так как ранняя диагностика может значительно улучшить прогноз и облегчить лечение.
СОВЕТ №2
Изучите возможные триггеры панникулита, включая инфекции, аутоиммунные заболевания и некоторые лекарства. Ведение дневника симптомов и факторов, предшествующих обострениям, может помочь вам и вашему врачу определить причины и выбрать подходящее лечение.
СОВЕТ №3
Обсудите с врачом варианты терапии, включая противовоспалительные препараты, кортикостероиды или иммуносупрессоры. Индивидуальный подход к лечению поможет вам справиться с проявлениями панникулита и улучшить качество жизни.
СОВЕТ №4
Не забывайте о поддерживающей терапии, такой как физиотерапия или диетические изменения. Здоровый образ жизни, включая регулярные физические нагрузки и сбалансированное питание, может помочь в управлении симптомами и улучшении общего состояния здоровья.